Quelles sont les types de lithiases rénales et d’où viennent-elles ?
Modifié le 18 décembre 2023
Temps de lecture : 10 minutes
•julienvenesson.fr ce n’est pas que des formations professionnelles en nutrition, la sélection des meilleurs livres et des consultations avec des nutritionnistes, c’est aussi les réponses à vos questions dans les articles du blog. Bonne lecture !•
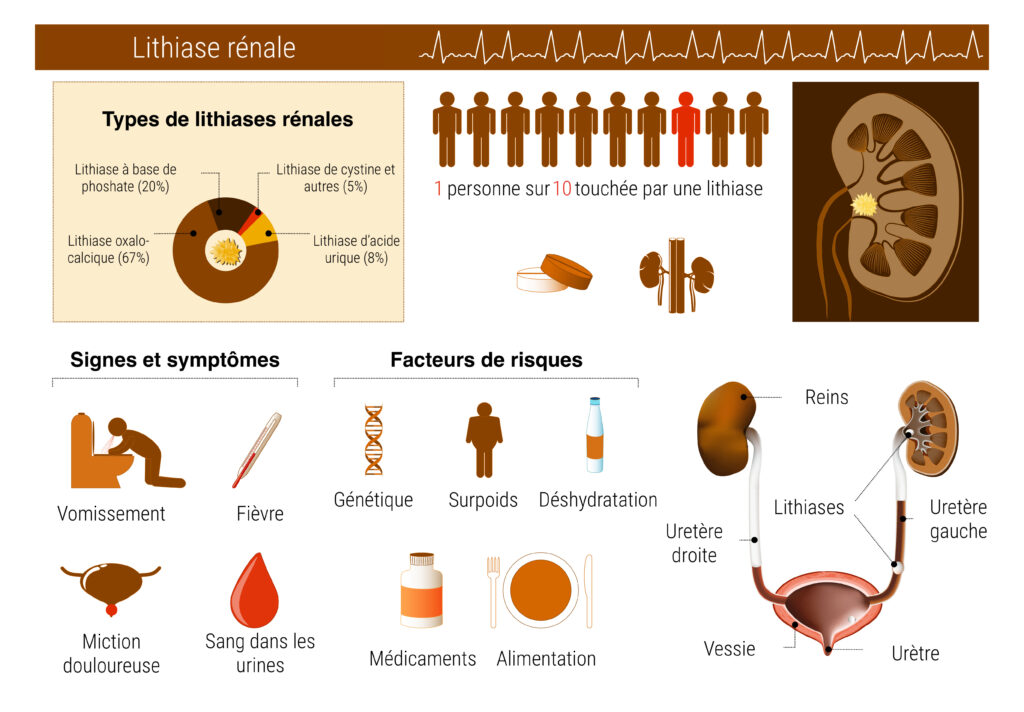
Les lithiases rénales, qui peuvent être à l’origine de fortes douleurs appelées coliques néphrétiques, sont une pathologie du système urinaire. La lithiase rénale est le terme médical qui désigne la présence de calculs rénaux, c’est-à-dire une concrétion (un amas) majoritairement constituée de minéraux qui ressemble à de petites pierres. Ces calculs peuvent venir se déplacer et obstruer les voies urinaires provoquant les symptômes douloureux. Cette pathologie rénale toucherait 10% de la population au moins une fois au cours de notre vie avec un ratio supérieur pour les hommes de 58% contre 42% pour les femmes. Les lithiases rénales se forment à partir des substances présentes dans l’urine et notamment certains minéraux comme le calcium et le phosphate, mais aussi certains acides organiques comme l’acide oxalique et l’acide urique. Les fortes concentrations de ces substances dans l’urine vont provoquer la création de plusieurs types de lithiases. Chaque lithiase se développe sur un terrain propice à sa formation.
Quels sont les types de lithiases rénales ?
Pour comprendre pourquoi les lithiases se forment, il est nécessaire de s’attarder sur leurs compositions, leurs prévalences et les interprétations cliniques responsables de leurs apparitions. Il existe 6 types de lithiases. Une lithiase peut être pure, c’est à dire qu’elle n’est composée que d’un type de lithiases ou elle peut être combinée, c’est à dire qu’elle est composée d’un mélange de plusieurs types.
Les types de lithiases pures
| Type de lithiase | Prévalence | Couleur | Interprétation clinique |
| Type I : Oxalate de calcium monohydraté dit Whewellite | 32,7% dont : | ||
| Type I a : Whewellite | 30,7% | Brun foncé | Hyperoxalurie intermittente, maladie de Cacchi et Ricci |
| Type I b : Whewellite | 1,1% | Brun foncé à noir | Hyperoxalurie avec stase urologique, Hyperoxalurie ancienne |
| Type I c : Whewellite | 0,1% | Brun clair à crème | Oxalose, Hyperoxalurie primaire |
| Type I d : Whewellite | 0,3% | Brun-jaune | Hyperoxalurie avec confinement anatomique souvent lié à des anomalies morphologiques des voies urinaires |
| Type I e : Whewellite | 0,3% | Brun à jaune clair | Hyperoxaluries absorptives, pathologies intestinales (Maladie de Crohn, résection intestinale …), diarrhées graisseuses |
| Type II : Oxalate de calcium Dihydraté dit Weddellite | 5,9% dont : | ||
| Type II a : Weddellite | 3,5% | Brun à jaune clair | Hypercalciurie |
| Type II b : Weddellite + Whewellite | 2,2% | Brun, jaune | Hypercalciurie intermittente et Hyperoxalurie |
| Type II c : Weddellite | 0,2% | Brun-jaune | Hypercalciurie avec stase |
| Type III : Acide urique | 4,4% dont : | ||
| Type III a : Acide urique anhydre | 2,1% | Ocre à rouge | Hyperuricurie intermittente avec pH urinaire acide |
| Type III b : Acide urique anhydre + dihydraté | 2,2% | Orange à rouge | Hyperuricurie, pH urinaire acide |
| Type III c : Urates | 0% | Gris à brun | Hyperuraturie et alcalinisation thérapeutique |
| Type III d : Urate d’acide d’ammonium (URAM) | 0,1% | Gris à brun | Avec phosphate : Hyperuricurie et diarrhées infectieuses ou iatrogènes avec carence phosphorée Avec struvite : Hyperuricurie et infection urinaire à germes uréasiques Avec acide urique : alcalinisation thérapeutique |
| Type IV : lithiase de phosphate | 6% dont : | ||
| Type IV a1 : hydroxyapatite / Carbapatite | 2,5% | Blanc à beige | Infection urinaire, hypercalciurie, hyperparathyroïdie primaire, acidose tubulaire secondaire |
| Type IV a2 : Carbapatite et protéine | 0,8% | Blanc à brun foncé | Troubles de l’acidification rénale (acidose d’Albright, Sjörgren, Cacchi Ricci) |
| Type IV b : Struvite + Carbapatite + URAM | 1,4% | Blanc à brun foncé | Infection urinaire avec alcalinisation |
| Type IV c : Struvite + Carbapatite | 0,7% | Blanc | Infection urinaire à germes uréasiques |
| Type IV d : Brushite | 0,6% | Crème à beige | Hypercalciurie, Hyperphosphaturie, hyperparathyroïdie |
| Type V : Cystine | 0,4% dont : | ||
| Type Va : Cystine | 0,4% | Jaune à Brun clair | Cystinurie |
| Type Vb : Cystine + Carbapatite | 0% | Crème à jaune | Cystinurie traité par alcalinisation |
| Type VI : Autres types de lithiases | 0,6% dont : | ||
| Type VI a : Protéines et phosphates | 0,1% | Blanc à brun | Pyélonéphrite |
| Type VI b : Protéines et divers constituants | 0,3% | Brun à noir | Lithiases médicamenteuses et sécrétion de protéines tubulaires |
| Type VI c : Protéines et Whewellite | 0,2% | Brun foncé | Dialyse |
Les lithiases pures représentent environ 50% des cas de coliques néphrétiques, la moitié restante est composée de mélanges de types qui vont composer une lithiase.
Les associations de lithiases
| Association de lithiases | Prévalence |
| Mixtes oxalo-calciques | |
| Type I + Type I | 4,6% |
| Type I + Type II | 13,1% |
| Type IIa + Type IIb | 5,8% |
| Mixtes uriques | |
| Types I ou II + Type IIIa ou b | 2,6% |
| Type IIId + Type I ou III | 0,2% |
| Mixtes de types IV | |
| Type I + Type IV a1 | 2,9% |
| Type II + Type IV a1 ou IV b | 10,8% |
| Type I ou II +Type IV a2 | 0,6% |
| Type II + Type IV d | 0,5% |
| Type IV a1 + Type IV a2 | 0,5% |
| Type IIId + Type IV | 0,2% |
| Type IV + Type IV | 2,4% |
| Mixtes de type VI | |
| Type I ou II + Type VI | 0,9% |
| Type IV + Type VI | 0,5% |
Pour prévenir l’apparition des lithiases, de nombreuses recommandations officielles intègrent des directives relatives à la limitation des apports en protéines alimentaires … Cependant, comme on vient de le voir plus haut, plus de 92% des lithiases sont formées à partir de calcium, d’oxalate ou de phosphate. Pourquoi les protéines sont-elles alors autant dans le viseur ?
Liens entre lithiases d’oxalate de calcium et protéines
Historiquement, l’apparition de ces types de lithiases était associée à la consommation de protéines. On estimait que 40 % de la production endogène d’oxalate était issue de la dégradation de la glycine. Ces études ont été effectuées en 1959 par Crawhall, David Elder en 1960, et Atkins en 1964.
La méthode utilisée à l’époque est cependant critiquable, car chaque équipe a expérimenté sur une seule personne, le poids statistique sur une population est donc très mince. D’autres acides aminés sont aussi testés à cette époque (1977) chez les rats comme la phénylalanine, la tyrosine et le tryptophane et sont jugés incriminants dans la synthèse des calculs.
Rôle de la glycine
Cependant, avec l’évolution des moyens techniques, des études beaucoup plus récentes sont venues contredire les résultats de ces anciennes études. Elles ont montré que la glycine et la phénylalanine ne participent quasiment pas à la formation endogène des lithiases de type oxalo-calcique.
Ces travaux ont ainsi montré que la formation de lithiases d’oxalates à partir de la glycine représenterait au plus 6% des cas, bien moins que les 40% initialement évoqués avec les études sur les modèles animaux.
La glycine étant l’acide aminé majeur qui compose le collagène avec la proline et l’hydroxyproline. C’est donc tout naturellement l’hydroxyproline qui a été l’acide aminé le plus étudié par la suite. De plus son ingestion a montré une possibilité de conversion en oxalate chez des personnes en bonne santé.
Rôle de l’hydroxyproline
Chez le sujet sain, l’hydroxyproline pourrait contribuer à la synthèse endogène d’oxalate mais à seulement 15%. La quantité d’oxalate ainsi produite est relativement basse par rapport aux apports exogènes fournis par l’alimentation. Cependant, la production d’oxalate par la dégradation d’hydroxyproline est beaucoup plus importante chez les personnes atteintes d’hyperoxalurie primitive, une pathologie génétique qui touche 1 personne sur 120 000.
Lien entre lithiases d’acide urique et protéines
L’acide urique est le produit final de l’excrétion de molécules appelées les acides nucléiques et les purines que l’on retrouve dans les aliments d’origine animale. L’acide urique est généralement considéré comme un déchet bien qu’il possède une action antioxydante, en relation étroite avec la vitamine C.
Jusqu’au début des années 2000, on pensait qu’une consommation excessive d’acide urique était la cause directe des lithiases d’acide urique. Le mécanisme évoqué était une cristallisation de cet acide dans les reins, lorsque les urines n’étaient pas assez basifiées (du fait d’apports en végétaux insuffisants par exemple).
Le développement des travaux en épidémiologie et en physiopathologie sur ce sujet a toutefois partiellement remis en cause cette vision. En réalité, la baisse excessive du pH urinaire (urines trop acides) serait principalement la conséquence de maladies métaboliques comme la résistance à l’insuline (syndrome métabolique), le diabète de type 2 et le surpoids.
Il serait donc plus efficace d’agir sur ces problèmes, notamment en perdant du poids, plutôt qu’en cherchant à manger moins de protéines.
D’autres preuves montrent qu’une alimentation riche en sodium et pauvre en potassium favorise de façon beaucoup plus significative la formation de ce type de lithiase qu’une alimentation riche en purines.
La dégradation des bases purines reste un phénomène physiologique normal dans notre organisme puisque les cellules de notre corps se divisent, se multiplient et meurent. L’ADN compris dans les cellules mortes est alors dégradé en acide urique. Cet acide urique va alors être excrété par les urines.
Dans tous les cas c’est bien l’excès d’acidité dans les urines qui reste problématique et pas réellement les apports en protéines ou en purines.
Rôle de l’acidité urinaire
Pour comprendre ce phénomène, des études de solubilités de l’acide urique ont été menées. Elles montrent que si le pH urinaire est de 6,5, 1200mg/L d’acide urique peuvent être solubilisés alors que si le pH urinaire est de 5,5, seulement 200mg d’acide urique par litre peuvent se solubiliser, soit 6 fois moins.
Lorsque le pH urinaire est compris entre 6 et 7, l’acide urique se conjugue avec un ion sodium pour former l’urate monosodique. Cet urate monosodique compose alors 98% de l’acide urique dans les urines.
Quand le pH urinaire s’acidifie, cette conjugaison ne peut pas se faire, on retrouve alors de l’acide urique en grande quantité dans les urines sous forme d’acide urique anhydre qui est 17 fois moins soluble que l’urate monosodique. Plus le pH urinaire est acide, plus il y a d’acides uriques libres dans les urines, plus il y a de risques de formation de lithiases.
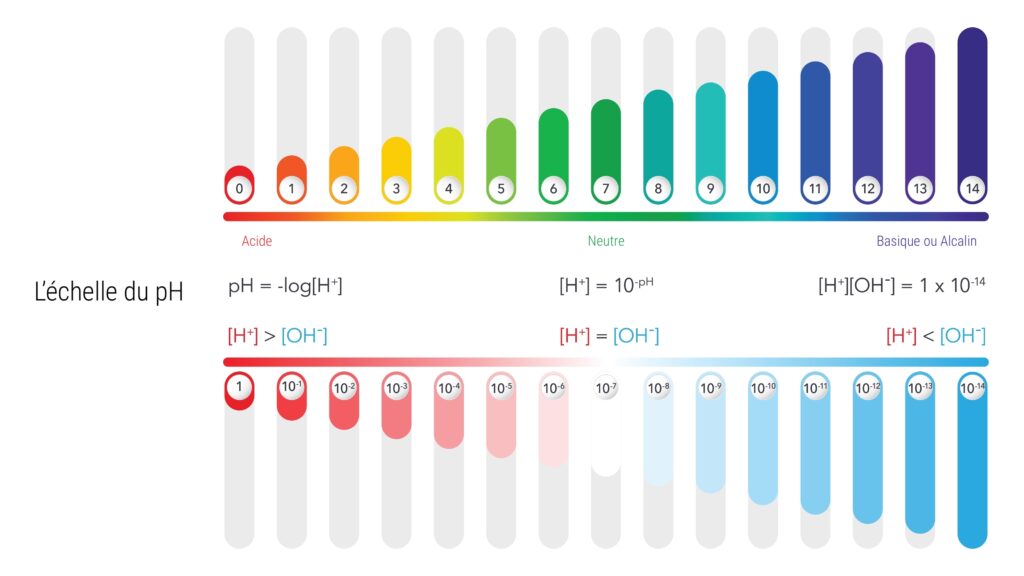
La production physiologique d’acide urique varie entre 250 à 750mg par jour en moyenne en fonction de l’alimentation, de l’activité physique ou du métabolisme des purines. Cependant, il est intéressant de savoir que l’acide urique est un acide faible et que l’augmentation de sa concentration dans les urines n’est pas responsable de la diminution du pH urinaire. Ce sont bien d’autres facteurs qui sont responsable de cette acidification.
Les modes d’alimentations occidentales riches en aliments ultratransformés contenant énormément de sel (chlorure de sodium qui est très acidifiant) et de surcroit pauvres en fruits et légumes ont montré une augmentation de la charge acide dans l’organisme. Les protéines animales contribuent également à la charge acide mais de façon moins marquée.
Par conséquent, le pH urinaire diminue fortement et accroit proportionnellement l’apparition des lithiases d’acide urique. Le lien avec les protéines est alors créé, d’autant plus que d’autres études appuient ce raisonnement en montrant qu’une restriction de l’apport en protéines augmente la présence de citrate urinaire qui va alcaliniser le pH urinaire et donc diminuer la formation de lithiases.
Seulement, une étude plus récente issue du suivi pendant 14 ans de 45 619 personnes montre qu’une augmentation de la consommation des fruits et légumes riche en potassium est suffisante pour neutraliser la charge acide apportée par les protéines et réduire la formation de lithiases d’acide urique.
De plus, une étude de 2008 réalisée par l’université de médecine de Californie a démontré que le sel est responsable de 50 à 100% de la production acide de l’organisme. Une autre étude plus récente (2018) confirme la responsabilité du sel dans la production d’ions H+ et sa forte participation à l’acidification de l’organisme.
Causes scientifiques des lithiases rénales
La formation d’une lithiase nécessite des prérequis uniques à chaque type de calcul.
Les lithiases de type I et II : base d’oxalate
Ce sont les lithiases les plus courantes, environ 70% des personnes souffrant de coliques néphrétiques souffrent de ce type de lithiases.
Il y a plusieurs facteurs qui influencent leurs apparitions:
La voie exogène d’oxalate
L’augmentation des apports alimentaires en oxalate serait responsable de 25 à 53% dans l’apparition de ce type de lithiases. Il y a une relation linéaire entre l’absorption d’oxalate alimentaire et la présence d’oxalate dans les urines chez les personnes en bonne santé. Une adaptation de son alimentation avec un diététicien peut être nécessaire.
La voie endogène d’oxalate
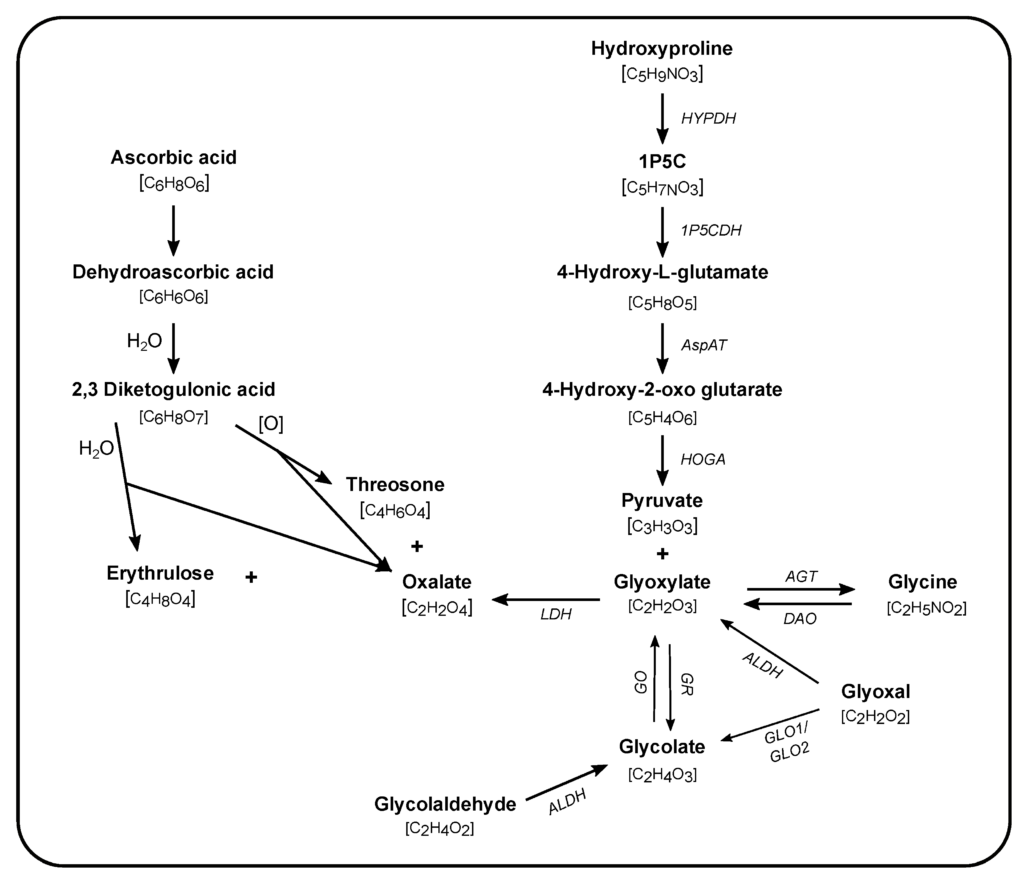
La voie endogène d’oxalate correspond à notre production propre d’oxalate, cet oxalate provient du métabolisme de :
- De certains acides aminés
- Une mauvaise dégradation de l’acide ascorbique (vitamine C) : cela reste rare.
Les lithiases de type III : base d’acide urique
Les causes sont plutôt multifactorielles, une hydratation insuffisante, une alimentation riche en produits ultratransformés contenant beaucoup de sel, des sirops de fructose, peu de légumes et de fibres ou encore un régime cétogène sont autant de facteurs qui peuvent favoriser l’apparition de ce type de lithiases.
Les lithiases de type IV : base phosphate
Ce type de lithiases est souvent la conséquence d’infections urinaires ou de dérèglements hormonaux liés à la ménopause ou encore à une hyperparathyroïdie. Ce type de calcul touche particulièrement les femmes.
Un traitement des causes est essentiel, mais certaines règles hygiénodiététiques de base comme une augmentation des apports en eau ou la diminution des apports de sel vont aider à prévenir l’apparition de ce type de lithiase.
Les lithiases de type V : base cystine
Ce type de calcul est lié à la génétique, en effet la cystinurie est une maladie autosomique récessive. Une alimentation contrôlée en cystine est recommandée, comme une diminution des apports de sel et une augmentation de la consommation de fruits et légumes et d’eau.
Les lithiases protéiques
On parle ici de lithiases particulières assez rares, car elle représente seulement 0,24% des lithiases. Elles sont dues à la présence d’une bactérie dans l’urètre. Le traitement par antibiotique permet de guérir la cause.
Les lithiases médicamenteuses
Certains médicaments peuvent fortement contribuer à l’apparition de lithiases :
- Les classes de médicaments antibiotiques contenant :
- Des sulfamides dont :
- Le Sulfadiazine
- Le Sulfaguanidine
- Le Sulfaméthoxazole
- Le Sulfapérine
- Le Sulfasalazine et le Sulfapyridine
- Le Sulfisoxazole
- Des sulfamides dont :

- Des aminopénicillines dont :
- L’Amoxicillne
- L’Ampicilline

- Des céphalosporines dont :
- Les Céftriaxone
- Les Quinolones dont :
- La Ciprofloxacine
- La Fluméquine
- La Norfloxacine
- L’acide oxolinique
- Les Furanes dont :
- La Nitrofurantoïne
- Les Pyridines dont :
- Phénazopyridine
- Les classes de médicaments de la famille des inhibiteurs de protéases dont :
- L’Indinavir sulfate
- Nelfinavir
- Les médicaments analgésiques de la famille des Amino-4-quinoléines dont :
- La Glafénine
- L’Antrafénine
- La Floctafénine
- Les médicaments antihypertensifs de la famille des ptéridines :
- Le Triamtérène
- Les autres types de médicaments dont :
- Les dérivés du silicium dont :
- Le Trisilicate de magnésium
- Le Silice colloïdale
- Les dérivés de l’aluminium dont :
- L’Hydroxyle d’aluminium
- La Guaifénésine
- L’allupurinol
- Les dérivés du silicium dont :

Il existe aussi des médicaments et des compléments alimentaires qui peuvent favoriser la survenue des lithiases de types I à IV, on retrouve parmi ces molécules :
- La supplémentation en calcium :
- Chez les personnes à la fonction rénale normale : lithiases de type I et type IV
- Chez les patients atteins d’insuffisance rénale terminale : lithiases de type VI a
- Les inhibiteurs de l’anhydrase carbonique : lithiases de type I et de type IV dont :
- L’Acétazolamide
- La Méthazolamide
- La Dorzolamide
- La Dichlorphénamide
- Le Tobiramate
- Le Piridoxilate : lithiases de type I et II
- Le furosemide : lithiases de type I, II et IV
- Les médicaments contenant des carbonates et bicarbonates (à très hautes doses) : lithiases de type IV
- Les Corticostéroïdes : lithiases de type I et IV
- L’acide ascorbique (vitamine C) à partir de 2 grammes par jour : lithiases de type I et II
- L’oxalate de naftidrofuryl : lithiases de type I et II, principalement Whewellite
- La Numésulide : lithiases de type I et II
- Les antibiotiques, traitements au long cours : lithiases de type I et II
- Les médicaments alcalinisants : lithiases de type IV :
- Bicarbonate de sodium
- Bicarbonate de potassium
- Autres carbonates
- L’hydroxyde d’aluminium : lithiases de type IIIc
- Des laxatifs : lithiases de type I, II et III
- Des médicaments uricosuriques : lithiases de type IIIa et IIIb
- Des médicaments alcalinisants : lithiases de type IIIc et IIIb
- Des médicaments acidifiants : lithiases de type IIIa et IIIb dont :
- Le Chlorure d’ammonium
- L’acide phosphorique
Si vous avez déjà fait des coliques néphrétiques et que l’on vous propose ce type de médicaments, il est impératif d’adapter votre alimentation pour éviter la survenue éventuelle d’une lithiase.
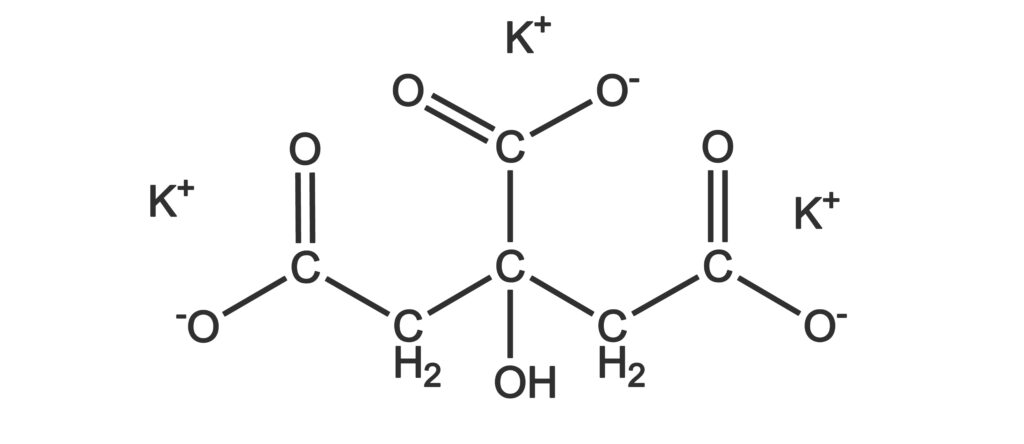
Le citrate de potassium, une molécule alcalinisante aux pouvoirs anti-lithiases
Le citrate de potassium est connu depuis très longtemps pour son action alcalinisante. Dans une étude avec un suivi de plus de 14 ans, la consommation biquotidienne de citrate de potassium a permis une rémission de 68% et une diminution globale de 93% dans la formation de lithiases rénales. De plus, le citrate de potassium peut être utilisé à des fins préventives notamment quand on suit des régimes connus pour favoriser la formation de lithiases comme le régime cétogène.
Autres articles