Faut-il prendre de la vitamine K2 avec la vitamine D ?
Modifié le 15 décembre 2023
Temps de lecture : 8 minutes
•julienvenesson.fr ce n’est pas que des formations professionnelles en nutrition, la sélection des meilleurs livres et des consultations avec des nutritionnistes, c’est aussi les réponses à vos questions dans les articles du blog. Bonne lecture !•
Depuis plus de 10 ans, les multiples bienfaits de la supplémentation en vitamine D sont connus du grand public. Après avoir été vendus seule pendant de nombreuses années, les fabricants conseillent maintenant d’acheter la vitamine D conjointement à la vitamine K2. Raison invoquée : si on ne prend pas de vitamine K avec la vitamine D, le calcium n’irait pas au bon endroit dans l’organisme et se logerait dans nos organes, augmentant nos risques de nombreuses maladies. problème : les compléments alimentaires de vitamine D3 et K2 coûtent beaucoup plus chers que les compléments alimentaires de vitamine D3 seuls. Alors, ces allégations reposent-elles sur une réalité scientifique ou s’agit-il d’une communication marketing destinée à nous faire dépenser plus ?
La vitamine D3 provoque-t-elle des calcifications ?
La calcification artérielle est une des composantes importantes des maladies cardiovasculaires. L’alimentation, l’activité physique, le tabagisme influencent tous ce phénomène. Peu d’études ont testé directement les effets d’une supplémentation en vitamine D seule sur les calcifications artérielles, mais à ce stade les études suggèrent un léger bénéfice sur la santé artérielle et notamment la pression sanguine, ce qui indiquerait une diminution des calcifications, malgré l’absence de supplémentation en vitamine K2.
En parallèle, plusieurs études ont comparé les effets de la supplémentation en calcium avec ou sans vitamine D sur le risque de calcifications. Leurs résultats sont intéressants pour la problématique qui nous intéresse car de nombreuses études ont déjà montré que la supplémentation en calcium augmentait significativement le risque de calcification.
Ce que les chercheurs ont observé dans ces études :
- A faible dose (400 UI), la vitamine D prise avec le calcium n’a pas d’effet sur le risque de calcification (ni positif ni négatif).
- A dose plus élevée (1000 UI), le risque de maladie cardiovasculaires diminue de 14% environ, ce qui indique plutôt une baisse de la calcification.
- Une supplémentation ponctuelle avec une dose de 100 000 UI de vitamine D2 (équivalent en effet à environ 50 000 UI de vitamine D3) chez des patients diabétiques ayant un taux bas de vitamine D dans le sang (identique à celui de 80% des français sans supplémentation) améliore la dilatation des artères, ce qui est incompatible avec une calcification
Autre élément intéressant : les études ne trouvent pas que la vitamine D augmente le risque de calculs rénaux, alors que c’est le cas avec le calcium.
D’où vient l’idée selon laquelle la vitamine D provoque des calcifications ?
L’idée selon laquelle la vitamine D provoquerait des calcifications provient d’une confusion entre les différentes formes de vitamine D. En effet, le terme “vitamine D” regroupe biologiquement plusieurs molécules.
Concrètement :
- La vitamine D que vous obtenez via des compléments alimentaires ou lors de l’exposition de la peau au soleil est une molécule de cholecalciférol. Cette molécule est inactive.
- Après ingestion ou synthèse dans la peau, le cholecalciférol est transporté jusqu’au foie où il est transformé en 25-hydroxycholecalciferol (ou “25(OH)D3”) par une enzyme d’hydroxylation. C’est ce 25-hydroxycholecalciferol qu’on mesure dans votre sang lorsqu’on veut évaluer votre niveau de vitamine D dans le sang. Il s’agit de la forme de “réserve” de la vitamine D. Cette forme est inactive mais peut s’activer localement dans certains tissus sous l’action d’une deuxième enzyme d’hydroxylation.
- Après avoir été transformé dans le foie en 25-hydroxycholecalciferol, le cholecalciférol subit une deuxième réaction d’hydroxylation, cette fois au niveau des reins, pour donner naissance à la troisième et dernière forme de vitamine D, appelée 1,25-dihydroxycholecalciferol ou plus simplement calcitriol. Le calcitriol est la forme la plus active de la vitamine D. C’est elle qui contrôle nos niveaux de calcium dans le sang. Par abus de langage, elle est aussi appelée “vitamine D”.
Si vous avez à peu près compris ce que nous venons de dire, alors vous devez avoir compris que : plus on a de calcitriol dans le sang, plus on calcifie son organisme. Oui, mais attention ! Le calcitriol n’est pas de la vitamine D mais un de ses dérivés. Toute la vitamine D que vous avalez n’est pas transformée en calcitriol, seule une petite partie l’est. De plus, la production de calcitriol dépend elle-même d’autres hormones (la parathormone en particulier, hormone qui régule le calcium dans le sang et qui est produite par les glandes parathyroïdes).
En fait, la production de calcitriol suit une courbe en U selon notre statut de vitamine D :
- Si vous manquez de vitamine D de réserve (25-hydroxycholecalciferol), alors votre taux de calcitriol est élevé, afin de maintenir votre taux de calcium normal dans le sang. Dans ce cas-là, vous êtes déficitaire en vitamine D mais fortement exposé au risque de calcification vasculaire !
- Si vous ne manquez pas de vitamine D de réserve (c’est le cas si vous vous supplémentez en vitamine D) alors votre taux de calcium est bien régulé et votre taux de calcitriol regagne une valeur normale : vous diminuez votre risque de calcification.
- Si vous continuez à vous supplémenter en vitamine D de manière abusive (plus de 10 000 UI par jour) alors vos reins ne parviennent plus à contrôler aisément la production de calcitriol qui redevient excessive, comme dans le cas du déficit en vitamine D. A ce moment vous augmentez fortement votre risque de calcification (et c’est ce qui cause les symptômes de l’intoxication à la vitamine D).
Ce rôle dual de la vitamine D est exposé dans de nombreux papiers scientifiques et enseigné en faculté de médecine lors des cours d’endocrinologie. Toutefois, les reins jouent un rôle complexe dans l’organisme car ils participent aussi à la régulation de nombreuses autres hormones et minéraux dans le sang. des études plus récentes ont ainsi pu montrer que certains comportements augmentent fortement le risque de calcification vasculaire, même avec un apport en vitamine D normal (moins de 10 000 UI par jour).
Voici une liste de ces quelques comportements à éviter :
- Eviter toute supplémentation en calcium
- Eviter de fumer
- Eviter de manquer de magnésium
- Eviter l’excès de phosphore (il est utilisé massivement dans les produits industriels avec les “additifs à base de phosphate” : charcuteries, sodas, plats industriels, etc.)
Comme on peut le voir, la vitamine D ne provoque pas de calcifications, elle les diminue ! Mais elle n’empêche pas la nocivité de certains comportements.
Que peut-on réellement attendre de la supplémentation en vitamine K2 MK-7 ?
Les travaux de recherche sur la vitamine K ont mis en évidence un rôle biologique de la vitamine K dans la régulation des mouvements du calcium dans notre organisme. Les études d’observation suggèrent que seule la vitamine K d’origine animale ou issue de végétaux fermentés posséderait de telles propriétés, c’est-à-dire la vitamine K2. Les chercheurs pensent aussi que les données actuelles sont en faveur d’un effet de synergie de la vitamine D avec la vitamine K pour jouer un rôle contre les calcifications.
Toutefois, peu d’études ont été faites sur le sujet et les résultats n’ont pas toujours été à la hauteur. Par exemple, dans une étude d’intervention sur des personnes âgées (69 ans en moyenne) pendant laquelle les volontaires ont reçu un complément alimentaire de vitamine K2 MK-4 pendant un an, aucun effet positif n’a été observé. La supplémentation n’a même pas empêché la progression des calcifications artérielles alors que le dosage utilisé était très très élevé (45 mg de vitamine K2, c’est environ 1000 fois le besoin quotidien).
Les premières études les plus intéressantes (en terme d’effets) sur la vitamine K ont été faites avec la vitamine K2 sous forme “MK-7”. Problème : la grande majorité de ces études ont été financées par des fabricants de cette fameuse vitamine K. Elles ont toutefois montrer les choses suivantes :
- Diminution nette des calcifications artérielles et amélioration de la santé vasculaire
- Diminution de la perte de masse osseuse liée à l’âge
La vitamine K2 sous forme MK-7 semble donc intéressante mais faut-il croire les résultats de ces études malgré les conflits d’intérêts ?
Pourquoi la vitamine K2 MK-7 est meilleure que les autres formes de vitamine K
Des études indépendantes ont été faites pour comparer les différentes formes de vitamine K. Voici ce qui se passe dans votre sang lorsque vous prenez un complément alimentaire de vitamine K2 MK-4 ou de vitamine K2 MK-7 de même dosage :
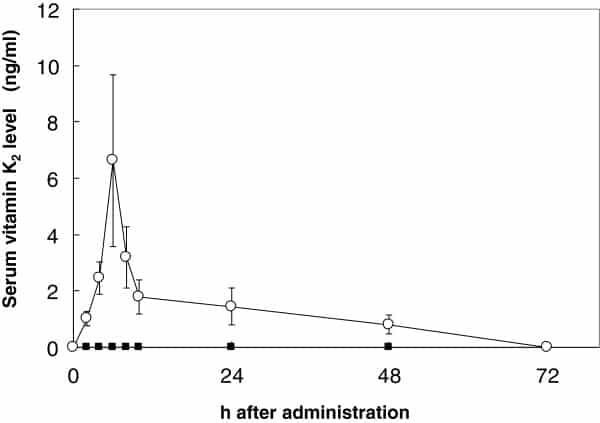
Comme vous pouvez le constater, la vitamine K2 MK-7 bénéficie d’une excellente biodisponibilité, très supérieure à celle de la vitamine K2 MK-4. Il y a donc des éléments biologiques objectifs qui expliquent les résultats des études faites avec la vitamine K2 MK-7 ce qui pousse à prendre les résultats de ces études au sérieux.
Depuis, d’autres études semblent confirmer ces bénéfices et en ajoute d’autres : une étude récente a notamment montré qu’une supplémentation en vitamine K2 MK-7 chez des femmes âgées de 55 à 75 ans à la dose de 180 μg par jour pendant 3 ans fait perdre de la masse grasse au niveau du ventre, mais uniquement chez les femmes qui avaient de faibles taux de vitamine K dans le sang initialement.
En définitive, la vitamine K, en particulier sous forme de K2 MK-7 semble intéressante pour la santé et présenterait quelques bénéfices mais bien moins intéressants que ceux de la vitamine D. Son utilisation en complément alimentaire a donc du sens mais n’est pas obligatoire. Si vous n’avez pas l’argent pour acheter tous les compléments dont vous avez besoin, se passer de vitamine K2 peut être une solution afin de diminuer la note. A noter aussi que l’utilisation de cette vitamine est totalement incompatible avec la prise de traitement anticoagulants, même à très faibles doses.
Vitamine K2 MK-7 de fermentation ou de synthèse ?
La vitamine K2 MK-7 que vous retrouvez dans les compléments alimentaires peut avoir trois origines : soit une extraction à partir du soja fermenté à l’aide de la bactérie Bacillus subtilis, soit une extraction à partir de pois chiches fermentés à l’aide de la bactérie Bacillus licheniformis soit synthétisée à partir de deux extraits de plantes (le geraniol, extrait de l’huile essentielle de citron et le farnésol, extrait de l’huile essentielle d’oranger).
Ces trois formes de vitamine K2 MK-7 sont strictement identiques biologiquement : elles ont les mêmes effets et il est impossible de les distinguer.
Il faut aussi veiller à ce que la vitamine K2 soit présente sous forme biologiquement active all-trans et non sous forme cis, inactive.
Références :
- Pittas AG, Chung M, Trikalinos T, Mitri J, Brendel M, Patel K, Lichtenstein AH, Lau J, Balk EM. Systematic review: Vitamin D and cardiometabolic outcomes. Ann Intern Med. 2010 Mar 2;152(5):307-14.
- Manson JE, Allison MA, Carr JJ, Langer RD, Cochrane BB, Hendrix SL, Hsia J, Hunt JR, Lewis CE, Margolis KL, Robinson JG, Rodabough RJ, Thomas AM; Women’s Health Initiative and Women’s Health Initiative-Coronary Artery Calcium Study Investigators. Calcium/vitamin D supplementation and coronary artery calcification in the Women’s Health Initiative. Menopause. 2010 Jul;17(4):683-91.
- Wang L, Manson JE, Song Y, Sesso HD. Systematic review: Vitamin D and calcium supplementation in prevention of cardiovascular events. Ann Intern Med. 2010 Mar 2;152(5):315-23.
- Sugden JA, Davies JI, Witham MD, Morris AD, Struthers AD. Vitamin D improves endothelial function in patients with Type 2 diabetes mellitus and low vitamin D levels. Diabet Med. 2008 Mar;25(3):320-5.
- guyen S, Baggerly L, French C, Heaney RP, Gorham ED, Garland CF. 25-Hydroxyvitamin D in the range of 20 to 100 ng/mL and incidence of kidney stones. Am J Public Health. 2014 Sep;104(9):1783-7.
- Razzaque MS. The dualistic role of vitamin D in vascular calcifications. Kidney Int. 2011 Apr;79(7):708-14.
- Shea MK, Holden RM. Vitamin K status and vascular calcification: evidence from observational and clinical studies. Adv Nutr. 2012 Mar 1;3(2):158-65.
- van Ballegooijen AJ, Beulens JW. The Role of Vitamin K Status in Cardiovascular Health: Evidence from Observational and Clinical Studies. Curr Nutr Rep. 2017;6(3):197-205.
- Ikari Y, Torii S, Shioi A, Okano T. Impact of menaquinone-4 supplementation on coronary artery calcification and arterial stiffness: an open label single arm study. Nutr J. 2016 May 12;15(1):53.
- Knapen MH, Braam LA, Drummen NE, Bekers O, Hoeks AP, Vermeer C. Menaquinone-7 supplementation improves arterial stiffness in healthy postmenopausal women. A double-blind randomised clinical trial. Thromb Haemost. 2015 May;113(5):1135-44.
- Knapen MH, Drummen NE, Smit E, Vermeer C, Theuwissen E. Three-year low-dose menaquinone-7 supplementation helps decrease bone loss in healthy postmenopausal women. Osteoporos Int. 2013 Sep;24(9):2499-507.
- Sato T, Schurgers LJ, Uenishi K. Comparison of menaquinone-4 and menaquinone-7 bioavailability in healthy women. Nutr J. 2012 Nov 12;11:93.
- Knapen MHJ, Jardon KM, Vermeer C. Vitamin K-induced effects on body fat and weight: results from a 3-year vitamin K2 intervention study. Eur J Clin Nutr. 2018 Jan;72(1):136-141.
- Theuwissen E, Teunissen KJ, Spronk HM, Hamulyák K, Ten Cate H, Shearer MJ, Vermeer C, Schurgers LJ. Effect of low-dose supplements of menaquinone-7 (vitamin K2 ) on the stability of oral anticoagulant treatment: dose-response relationship in healthy volunteers. J Thromb Haemost. 2013 Jun;11(6):1085-92.
- Møller M, Gjelstad IM, Baksaas I, Grande T, Aukrust IR, Drevon CA. Bioavailability and Chemical/Functional Aspects of Synthetic MK-7 vs Fermentation-Derived MK-7 in Randomised Controlled Trials. Int J Vitam Nutr Res. 2016 Jul 4:1-15.
Autres articles



