Les déficits en micronutriments après une chirurgie bariatrique
Modifié le 14 décembre 2023
Temps de lecture : 4 minutes
•julienvenesson.fr ce n’est pas que des formations professionnelles en nutrition, la sélection des meilleurs livres et des consultations avec des nutritionnistes, c’est aussi les réponses à vos questions dans les articles du blog. Bonne lecture !•
La chirurgie bariatrique, ou chirurgie de l’obésité, vise à réduire de manière importante le poids de l’individu par le biais d’une opération. Elle modifie la conformation du système digestif, et peut être à l’origine de déficits en vitamines et minéraux.
Les différentes chirurgies de l’obésité
En France, la chirurgie bariatrique est proposée à des personnes souffrant d’obésité morbide, c’est-à-dire dont l’indice de masse corporelle (IMC) est supérieur à 40. Elle est aussi possible quand l’IMC est supérieur à 35 et que le patient présente un facteur de comorbidité qui pourrait être améliorée par l’opération, comme l’hypertension ou le diabète de type 2.
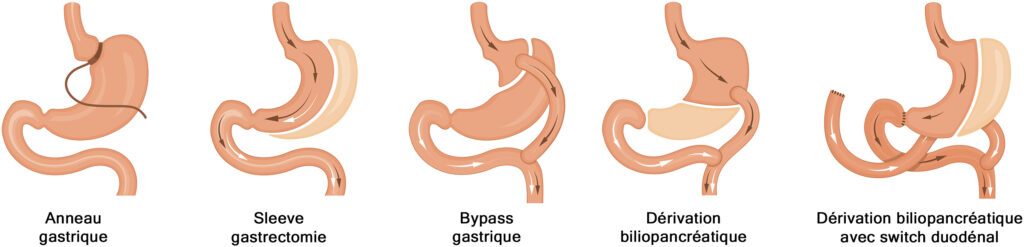
Il existe deux grands types d’interventions chirurgicales : celles qui réduisent la capacité de l’estomac, et celles qui ajoutent à cela une modification de la configuration du tube digestif.
Les opérations restrictives
Les opérations de chirurgie bariatrique restrictive, comme l’anneau gastrique et la sleeve gastrectomie (gastrectomie longitudinale), diminuent le volume de l’estomac. Ce sont des opérations de gastroplastie qui réduisent la quantité d’aliments absorbés lors de chaque prise alimentaire.
Les combinaisons de restriction et de malabsorption
Certaines formes de chirurgies associent la restriction gastrique et une diminution de l’absorption intestinale. C’est le cas du bypass gastrique et de la dérivation bilio-pancréatique (ou switch duodénal).
Dans le bypass gastrique, le circuit des aliments est modifié : seule une petite partie de l’estomac est conservée et les aliments sont dirigés directement dans une portion de l’intestin grêle, en contournant le trajet habituel le long du tube digestif.
Dans le cas de la dérivation bilio-pancréatique, les aliments ne passent pas dans le jéjunum (une partie de l’intestin) et arrivent directement dans l’iléum.
La chirurgie bariatrique provoque des carences alimentaires
Avant toute chirurgie bariatrique, le médecin effectue un bilan nutritionnel pour connaître les risques spécifiques au patient. Ce suivi nutritionnel se poursuit après l’opération. Des carences peuvent préexister avant l’opération, mais l’intervention peut aussi avoir pour conséquence de provoquer de nouvelles carences car :
- l’opération modifie la digestion et l’absorption par baisse de l’acidité de l’estomac
- une partie du tube digestif servant à l’absorption des aliments est éliminée
- l’opération peut conduire à des intolérances à certains aliments, comme la viande
Les déficits sont plus importants après une chirurgie malabsorptive qu’après une chirurgie restrictive. Cependant, les chirurgies restrictives réduisent beaucoup les apports alimentaires, d’où le risque de carences nutritionnelles.
Depuis 2009, la Haute Autorité de santé recommande, après une chirurgie malabsorptive, une complémentation systématique en micronutriments : calcium, vitamine D, fer et vitamine B12. Pour les chirurgies restrictives, elle conseille d’adapter la supplémentation aux bilans sanguins. Aux Etats-Unis, la complémentation est également recommandée après une sleeve gastrectomie.
Les carences en protéines
La chirurgie bariatrique conduit souvent à une dénutrition protéique, qui se manifeste notamment par une perte musculaire.
La dérivation bilio-pancréatique induit en effet une mauvaise digestion des protéines. Par ailleurs, la diminution de la quantité d’aliments ingérés conduit à une diminution des apports protéiques.
Les carences en vitamines du groupe B
Après une chirurgie bariatrique, la carence en vitamine B1 (thiamine), provoquée par les vomissements, peut entraîner des complications neurologiques. Un déficit grave en vitamine B1 conduit au béribéri, une maladie qui se traduit par une insuffisance cardiaque, une fatigue intense et des affections neurologiques graves. Environ 18 % des patients opérés pour une chirurgie de l’obésité présentent un déficit en vitamine B1 après l’intervention.
La carence en vitamine B9 (folates) concerne 40 % des personnes qui subissent un bypass gastrique. Normalement, les folates sont absorbés dans l’intestin après la digestion des aliments, catalysée par les enzymes du pancréas. Mais après une chirurgie malabsorptive, ces enzymes entrent en contact trop tardivement avec le bol alimentaire pour permettre une digestion efficace.
La carence en vitamine B12 est elle aussi courante après un bypass gastrique, mais elle peut aussi concerner 10 % des patients à la suite d’une chirurgie restrictive. Cela est dû notamment à la diminution des apports à cause d’une intolérance à la viande. La complémentation en vitamine B12 est systématique après un bypass gastrique.
Les carences en vitamine D et en calcium
Après une chirurgie de l’obésité, le calcium et la vitamine D peuvent être mal absorbés. En effet, la vitamine D est réabsorbée au niveau du jéjunum et de l’iléum : si les aliments ne passent pas dans toutes les parties de l’intestin, la réabsorption de la vitamine est limitée.
De plus, en perdant du poids, l’individu peut également subir une perte de densité osseuse. Il existe un risque d’ostéoporose chez les patients ayant eu une gastrectomie, ce qui peut justifier une complémentation en vitamine D et parfois en calcium.
L’analyse de sept essais cliniques montre que le niveau moyen de vitamine D dans le sang des patients après l’opération est compris entre 15 et 24 ng/mL, alors qu’un taux de 30 ng/mL est généralement recommandé. D’après les résultats obtenus sur 615 patients, une supplémentation d’au moins 2000 UI par jour de vitamine D est nécessaire pour atteindre cette concentration.
Les carences en minéraux : fer, zinc, sélénium, magnésium
La carence en fer, aussi appelée carence martiale, est très fréquente après une chirurgie bariatrique, puisqu’elle concerne plus de la moitié des patients après un bypass gastrique. Cette carence est la cause d’anémies, notamment chez les femmes dont les besoins en fer sont plus élevés en périodes de menstruations. Après une chirurgie bariatrique, les patients consomment souvent moins de viandes rouges susceptibles d’apporter du fer.
Le déficit en zinc est courant après une gastroplastie, et il pourrait être responsable de la chute des cheveux qui touche environ un tiers des patients après une telle opération.
Environ un quart des patients présentent également des niveaux trop bas en sélénium.
Enfin, dans le but d’éviter les problèmes d’ostéoporose liés aux carences en vitamine D et calcium, une complémentation en magnésium est souvent aussi conseillée.
Références
- Obésité : prise en charge chirurgicale chez l’adulte, Haute autorité de santé, 2009.
- Youdim A, Chirurgie bariatrique, Le manuel MSD, 2019
- Darmon P, Suivi de la chirurgie bariatrique : anticiper carences nutritionnelles et complications, Le quotidien du médecin, 2015
- Lange J, Königsrainer A, Malnutrition as a Complication of Bariatric Surgery – A Clear and Present Danger?, Visc Med., 2019
- Quilliot D et al., Prévention et traitement des carences en vitamines, minéraux et oligo-éléments après chirurgie de l’obésité, Pratiques en nutrition., 2010
Autres articles



